| ��ʑٔՑ��������i���傤�����������͂���j |
| �D�P���Ԓ��ɐ���̈ʒu�ɂ���ٔՂ��َ����Y�܂��O�Ɏq�{���甍����Ă��܂���Ԃ������܂��B�ٔՂ��q�{���甍��Ă��܂����Ƃɂ��َ��͏\���Ȏ_�f��ٔՂ��瓾��ꂸ��_�f��ԂɂȂ��Đ����̊댯�ɂ��炳��A����ɕ�͔̂����ꂽ�ٔՂȂǂ̑g�D���q�������t���֗�������DIC���j���N�������Ɋ댯�ȏ�Ԃɂ������邱�Ƃ�����܂��B |
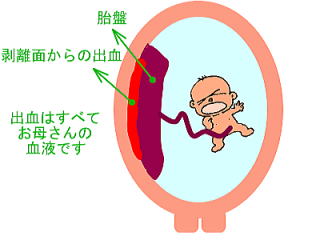 DIC �F �d�퐫���Ǔ��ÌŁi�͂��ス����������Ȃ� ���傤���j�@ DIC �F �d�퐫���Ǔ��ÌŁi�͂��ス����������Ȃ� ���傤���j�@
�@�@�@
�{���͑̓��̏o���ӏ������Ō��t�ÌŔ������N����ׂ��Ȃ̂ɁA�S�g�̌��Ǔ��Ŗ������Ɍ��t�ÌŔ������N�����Č����i���t�̉��ǂ��ǂ��ł��܂��j�����Ԃł��B�����鑟����Ō�����������������ƁA�̒��̋Ìň��q�i���t���ł߂镨���j�����ׂĎg���ʂ����Ă��܂��A�ŏI�I�Ɍ��t���ł܂�Ȃ��Ȃ��Ă��܂��܂��B
�ڂ����́E�E�E�E�E������� |
| |
|
| ���� |
���낢��Ȍ���������܂��B
���O�͂ɂ��
�@�P�j��ʎ��̂�Ŗo�ȂǔD�P�����������ł��đٔՂƎq�{�̊Ԃɏo�����N����ٔՂ��͂����B
�@�Q�j�ˑR�j�����āA�q�{�̒����A���ɂȂ�͂����B
�������Ȃǂɂ��
�@�P�j�O�і��r����
�@�Q�j�O���j��
�@�R�j�ؔ����Y�E���Y�i�O�і�������j
���������ɂ��
�@�P�j�D�P�������nj�Q
�@�Q�j������������
�@�R�j�����t���a
�@�S�jHELLP�nj�Q
���q�{��َ��ُ̈�
�@�P�j�q�{�؎�
�@�Q�j�q�{��`
�@�R�j�q�{���َ�����x���A�َ���`�A
�@�S�j�`�т��Z���A�`�т̕t���ʒu�ُ�
����̂̏�ԁi�f���j�ɂ��
�@�P�j����
�@�Q�j���Y
�@�R�j�i���A�R�J�C���Ȃǂ̖g�p�A��h�{���
�@�S�j�R���������R�̏nj�Q
�@�T�j�ȑO�̔D�P���ɑٔՑ����������N���������Ƃ����� |
| |
|
| �Ǐ� |
�����Ǐ�́A�������d�������������A���ɂ⍘�ɁA�q�{���k�A����o���Ȃǐؔ����Y�⑁�Y�Ɠ����悤�ȏǏ�̂��Ƃ�����A�f�f���t���ɂ������Ƃ�����܂��B
���u�ɁE�q�{���k
�ɂ݂͎ア�������ɂ�q�{�̒����������i�q�{���k�j�`�ˑR���ɂŎn�܂�Ȃǂ��܂��܂ł����A���Ԃ��o�ƑٔՂ��͂��ꂽ�����Ɉ�v�������Ɂi�y�������ƒɂ��j��q�{�������I�Ɏ��k�����܂܂ɂȂ��ē�炩���Ȃ�Ȃ��Ȃ�܂��B�����Œ��ӂ��Ă��������������Ƃ́A�ٔՂ��q�{�̔w�����ɂ��Ă���Ƃ��ɂ́A���ɂ̑���ɍ��ɂɂȂ�܂��B
������o���i�s���o���j
�K����������Ƃ͌���܂���B���ʂŌ��̐F�Ƃ��������u�ԍ����T���T�����Čł܂�Ȃ��v�o���ł��B
���ٓ�������
���܂Ŋ����Ă����Ԃ����̓���������܂��B |
| |
|
| �f�f |
���O�f�Ɠ��f
�����ɂ͏��ʂ̏o���i�ԍ����j��y�x�̎q�{���k�ł����A�Ǐi�s����ƑٔՂ̂͂��ꂽ�����Ɉ��Ɂi�����ƒɂ��j�������q�{�̎��k�͎����I�ŏ�ɍd���Ȃ�q�{���傫���Ȃ�܂��i�q�{�ꂪ�㏸�j�B
�������g����
�@�P�j�悸�َ��̏��f���s���܂��B�َ��̐S����َ��̌��C�x�̃`�F�b�N���s���܂��B
�@�Q�j�ʏ�̐ؔ����Y��O�u�ٔՂȂǂ̏o���ł͂Ȃ����H�ӕʐf�f���s���܂��B
�@�R�j�q�{����̑ٔՂ̔��������`�F�b�N���܂��B
�@�@�@�@�ɏ����ł͒����g�����ł͐f�f���t���Ȃ����Ƃ�����܂��B
�@�@�@�A�����̕ω��ł́A�ٔՂ̕Ӊ�����݂̕ω��i5.5cm�ȏ�̌��݁j���F�߂��܂��B
�@�@�@�B��r�I�d�Ǘ�ɂȂ�ƁA�q�{�ƑٔՂ̊Ԃ�ٔՂ̒��Ɍ���i���o�����j��F�߂܂��B
�����t����
�����ł͌��t������ω���F�߂Ȃ����Ƃ������悤�ł����A�D�P�������nj�Q�AHELLP�nj�Q�A�q�{�������ǂȂǂ�����Ƃ��ɂ͈ȑO�̌������ʂƍ��킹�����������\�ȏꍇ������܂��B���ɏǏi�s����ƌ��t�ÌŌn�ɕω�������܂��B
���َ��̏�Ԃ̃`�F�b�N
���؊Ď����u��p���đَ��̏��f���s���܂��B�q�{���k�Ȑ��͕s�K���Ȏq�{���k�⎝���I�Ȏ��k����ɉߋ��w�ɂȂǂ��o�����܂��B�َ��S���ł͒�_�f��Ԃf�����َ��@�\�s�S��Ԃ�\���܂��B |
| |
����ʑٔՑ��������̏d�Ǔx����
�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@�@Page�̕��ނƂ����d�Ǔx����
| �d�Ǔx |
�Ǐ� |
�����ʐ� |
�p�x |
| �y�� |
0�x |
�Տ��I�ɂ͖��Ǐ�ŕ��،�ɔ������m�F���� |
30���ȉ� |
8�� |
| 1�x |
����o����500ml�ȉ��A�q�{���k����A�َ��̐S���͏ꍇ�ɂ���Ă͕s��
�`���A�͂܂� |
14�� |
| ������ |
2�x |
����o����500ml�ȏ�A�������ɂ���q�{�͍d���A�َ��͐f�f���ɂ͎��S���Ă��� ���������A�`���A�͎��X�o�� |
30�`50�� |
59�� |
| �d�� |
3�x |
�q�{���o���Ɛ���o���͑����A�q�{�̍d���͒����A�������ɁA�q�{�̑���َ��͎��S�A�o�����V���b�N��ԁADIC�̏o���A�`���A����A�q�{�̕\�ʂ܂ŏo����F�߂�, |
50�`100�� |
19�� |
|
| |
|
| ���ÂƊǗ� |
���R�ł����A���������Ƒ������Â����߂��܂��B���Â̊�{�͌����ł���ٔՂ̑����؏o�i�ٔՂ���菜�����Ɓj�ł��B
���ؐi�s��Ԃ��悭�y�ǂł���Όo�T�����\�ȏꍇ������܂����A�����Ƃ��Ăَ͑��̐����ɂ�����炸�鉤�؊J�p���I������܂��B
����p�O�̊Ǘ�
��̂̑S�g��Ԃ̊Ǘ������S�ɂȂ�܂��B��ʏo���ɔ����ėA���̏�����o�����V���b�N�ɑ��鎡�Â��s���ȂǁADIC�ɑ��鎡�Â��ŗD��ɂ��܂��B�܂��َ��̐������m�F�ł����Ƃ��Ȃǂ́A�ꎞ�I�Ɏq�{�̎��k��}�����̓��^���s���܂��B
����p���̊Ǘ�
�ً}��p�̂��ߖ����͑S�g�������I�������ꍇ�������ł��B�ʏ�ʂ�َ��ƑٔՂ�؏o���܂����A���̌�ɒo�ɏo�����N�����\�������邽�߂ɒʏ���������q�{���k�܂��g���ꍇ������܂��B����Ɏq�{����̏o�����~�܂�ɂ����ꍇ�͎~���̂��߂Ɏq�{��������������������F�i���ǂ������ďo�����~�߂�j�����邱�Ƃ�����܂��B����ł��q�{��ٔՂ̔�����������̏o���������ꍇ�͎q�{�E�o�p���s�����Ƃ�����܂��B
����p��̊Ǘ�
��p����q�{���k�܂̓��^��DIC�ɑ��鎡�Âs���܂��B�܂�DIC�Ȃǂ������ő�����s�S�A�p��̎�p�n����̏o���ɂ�錌��A�����ǁA�x����Asheehan�nj�Q�Ȃǂ̗\�h�Ƒ����������Â��s���܂��B |
| |
|
| ����D�P���̒��ӓ_ |
����̔D�P�ł��ٔՑ����������N�����\���͍����n�C���X�N�D�P�Ƃ��Ĉ����܂��B�܂��D�P�������nj�Q�A�����������A�t�������Ȃǂ̊����̂�����͔��Ǘ�������ɍ����Ȃ�܂��B�܂�����̎��Ì�ɍēx�D�P���ꂽ�ꍇ�A�ې��T���Ȃǂ̊����ǂ����������̌����ɂȂ肤�邽�ߌ��d�ɗ\�h�⎡�Â��s���K�v������܂��B |